八王子で「変形・機能障害(慢性の動きの問題)」にお悩みの方へ
症状の詳細・原因のメカニズム・一般的な治療法を解説(高月整形外科病院/整形外科)
「O脚が進んできた気がする」「膝が抜けるように感じる」「歩くとギシギシ・ゴリゴリ音がする」「以前より長く歩けない」など、関節や骨の変形、慢性的な機能障害による“動きの問題”は、日常生活の中で少しずつ不便が増えていくのが特徴です。
最初は違和感程度でも、放置すると可動域の低下(伸びない・曲がらない)や筋力低下(筋萎縮)が進み、階段・立ち上がり・歩行などの基本動作に支障が出ることがあります。
高月整形外科病院の整形外科では、こうした慢性症状に対して、関節だけでなく筋力や歩き方(歩容)、日常生活での困りごとまで含めて総合的に評価し、必要に応じてX線・MRIなどの画像検査も活用しながら、原因と状態に合った治療方針を検討します。
変形・慢性障害は「構造の変化」と「使い方の変化」で進行します
慢性の動きの問題は、単に「年齢のせい」と片付けられるものではありません。多くの場合、
軟骨の摩耗や骨棘(骨のふちの出っ張り)などの「構造の変化」に加え、痛みを避ける歩き方・動かし方のクセ、活動量低下による筋力低下といった「使い方の変化」が重なり、症状が続いたり悪化したりします。
そのため、「いつから(急性か慢性か)」「日常生活への影響(階段・立ち上がり等)」「左右差」「どの動きで痛むか」を整理することが、適切な治療につながる第一歩になります。
このページでわかること(症状・原因・一般的な治療)
本記事では、八王子で相談の多い「変形・機能障害(慢性の動きの問題)」について、関節の変形、引っかかり(ロッキング)、不安定感、きしみ音、可動域低下、筋萎縮、跛行(びっこ)、疲れやすさなどの症状を取り上げます。
それぞれの症状が「なぜ起こるのか(原因とメカニズム)」、そして一般的にどのような治療(運動療法・薬・注射・装具・手術など)が検討されるのかを、整形外科の視点でわかりやすく解説します。

関節の変形(O脚・指の変形など)
膝のO脚や、指の関節が曲がってきたり太く見えたりする指の変形は、見た目の変化だけでなく、痛み・動かしづらさ・歩行の不安定感など、生活に直結する問題につながることがあります。特に膝の場合、変形が進むと「階段がつらい」「立ち上がるときに膝がこわい」「長く歩けない」といった困りごとが増え、外出や運動を避けるようになりやすくなります。
一方で、関節の変形は“ある日突然”起こるというより、長い時間をかけて少しずつ進行することが多いのが特徴です。初期は「違和感」「疲れやすさ」「歩いた後に痛む」といった軽い症状から始まり、進行とともに可動域低下や筋力低下(筋萎縮)が重なって、より動きづらくなるケースも少なくありません。
八王子でこうした症状にお悩みの方に対し、高月整形外科病院の整形外科では、変形の有無だけでなく「どの動作がつらいか」「左右差はあるか」「いつから進んでいるか」などを丁寧に確認し、必要に応じてX線やMRIなども組み合わせて、原因の整理と治療方針の検討を行います。
主な原因(関節が変形する背景)
関節の変形には複数の原因があり、同じ「O脚」「指の変形」という見た目でも、背景が異なることがあります。代表的には次のような原因が挙げられます。
・変形性関節症(膝・股関節・手指など)
・関節リウマチなどの炎症性疾患
・外傷後の変形治癒(骨折や靭帯損傷の後遺変化)
・先天的/成長期のアライメント異常(骨の配列や軸の問題)
特に多いのは変形性関節症で、「加齢」だけが原因というより、体重負荷、仕事やスポーツでの長年の負担、過去のケガ、筋力低下などが重なって進行していくことが多いです。また、炎症性疾患の場合は、痛みや腫れを伴いながら比較的早い段階で変形が目立ってくることもあります。
メカニズム(なぜ関節の形が変わっていくのか)
変形性関節症の場合:軟骨がすり減り、骨が変形していく
関節は、骨と骨が直接ぶつからないように表面を関節軟骨が覆い、さらに関節内には潤滑の役割をする関節液があります。軟骨は、歩行や立ち上がりなど日常動作のたびに繰り返し“圧縮・解放”され、衝撃を吸収するクッションとして働いています。
ところが、加齢や長年の負担によって関節軟骨が少しずつ摩耗していくと、骨同士の距離(いわゆる関節裂隙)が狭くなります。軟骨が薄くなるほど衝撃が直接骨に伝わりやすくなり、骨の表面には微小な損傷が起こりやすくなります。
この状態が続くと、体は関節を安定させようとして骨の縁に骨棘(こつきょく)と呼ばれる出っ張りを作ります。骨棘は“余計な骨”のように見えますが、体が負担に耐えようとして起こる反応の一つです。結果として、
・関節の形が変わる
・関節の動きが滑らかでなくなる
・可動域が狭くなる
・痛みが出やすくなる
といった変化が起こります。
膝では、内側の軟骨がすり減ると荷重がさらに内側へ偏り、O脚が進行しやすくなります。O脚が進むほど内側への負担が増えるため、「負担の偏り → すり減り → 変形」という悪循環に入りやすい点が重要です。
炎症性疾患(関節リウマチなど)の場合:炎症で関節が破壊され変形する
関節リウマチなどの炎症性疾患では、関節の内側を覆う滑膜(かつまく)に炎症が生じ、腫れや熱感、痛みが続きます。炎症が長引くと滑膜が増殖し、軟骨や骨の破壊が進むことで、関節が変形していくことがあります。
このタイプは「安静にしても痛む」「朝のこわばりが強い」「左右同時に症状が出る」など、変形性関節症とは異なる特徴を示すことがあります。
外傷後の変形治癒:ケガの影響が長期的に負担を増やす
骨折でわずかなズレが残った場合や、靭帯損傷により関節の安定性が低下した場合、関節にかかる力の向きが変わります。すると、特定部位への負担が増え、長期的に軟骨摩耗や変形が進むことがあります。
「昔ケガした部位が、最近になって痛くなってきた」というケースでは、外傷後変化が背景にあることもあります。
変形が進むと起こりやすい困りごと(生活への影響)
関節の変形は、痛みだけでなく生活のいろいろな場面に影響します。
・階段の昇り降りがつらい(特に下り)
・立ち上がりで膝や指に力が入らない
・長距離が歩けない・途中で休みたくなる
・歩き方が変わり、腰や反対側にも負担が出る
・手指では、つまむ・回す・握る動作がやりにくい(ペットボトルの蓋、雑巾絞り等)
こうした不便が増えると活動量が下がり、結果として筋力低下が進みやすくなります。筋力が落ちると関節を支えにくくなり、痛みや変形の進行に拍車がかかることもあるため、早めの評価と対策が重要です。

関節の変形に対する一般的な治療アプローチ
関節の変形(O脚・指の変形など)は、見た目の変化だけでなく、痛み・動かしづらさ・可動域低下・歩行の不安定感・疲れやすさといった症状につながり、日常生活の質を少しずつ下げていくことがあります。特に膝は体重がかかる関節のため、変形が進むほど荷重が偏り、痛みが出やすくなる傾向があります。一方で、指の変形では「つまむ」「握る」「ひねる」といった細かい動作がしづらくなり、家事や仕事で不便を感じることも少なくありません。
治療では、「変形を完全に元に戻す」ことだけを目的にするのではなく、現実的に達成できる目標を設定することが重要です。具体的には、痛みを軽減する、動きを保つ、筋力低下(筋萎縮)を防ぐ、そして結果として日常生活を楽にすることが中心になります。さらに、負担の偏りを整えたり、関節を支える力を高めたりすることで、進行をできるだけ遅らせることも大切な目的です。
高月整形外科病院の整形外科では、症状の経過(いつから・どんな動作で・どの程度)や生活への影響(階段、立ち上がり、長距離歩行など)を丁寧に確認し、必要に応じてX線などの画像評価も行います。そのうえで、まずは保存療法を中心に治療を組み立て、改善が難しい場合や変形が進行している場合には外科的治療も選択肢として整理します。
治療の考え方(全体像)
・「負担を減らす」=関節に集中するストレスを減らす
・「支える力をつける」=筋力や動作の安定性を高める
・「痛みをコントロールする」=動ける状態を作り、悪循環を断つ
この3つを組み合わせることで、症状の改善と機能維持を目指します。
保存療法(手術以外の治療)
保存療法は、関節の変形に対する治療の中心です。とくに初期〜中等度の段階では、保存療法を適切に行うことで、痛みが軽くなり、生活動作が楽になることが期待できます。
また、痛みがあるからといって動かさない期間が長くなると、筋力低下(筋萎縮)や可動域低下が進み、さらに動きづらくなる悪循環に入りやすくなります。保存療法の目的は、「無理をする」ことではなく、動ける範囲を確保しながら、関節への負担を減らすことにあります。
体重管理と運動療法
膝などの荷重関節では、体重が増えるほど関節への負担が増え、痛みが強くなることがあります。そのため、無理のない範囲での体重管理は、関節を守るうえで基本的な対策になります。
同時に重要なのが運動療法です。関節の変形があっても、周囲の筋肉がうまく働けば関節の負担を軽くできます。特に膝では、大腿四頭筋や股関節周囲筋を整えることが、歩行の安定や痛みの軽減につながります。
運動療法で重視するポイント
・「鍛える」だけでなく、硬くなった関節周囲の柔軟性を整える
・痛みの出にくい動作(立ち上がり方、階段の使い方)を学ぶ
・無理な負荷を避けつつ、活動量を落としすぎない
このように、筋力・柔軟性・動作の3点をセットで見直すことが重要です。
装具(膝装具・足底板など)
O脚などで荷重が偏っている場合、関節の一部に負担が集中し、痛みが強くなることがあります。膝装具や足底板(インソール)は、荷重バランスを補正し、痛みが出やすい部位へのストレスを軽減する目的で使用します。
装具は「使えば治る」というものではありませんが、歩行が安定しやすくなることで、外出や運動のハードルが下がり、結果として筋力低下を防ぎやすくなることがあります。
装具を検討する場面
・歩くときに痛みが強く、荷重の偏りが疑われる
・長距離歩行や外出がつらく、生活範囲が狭くなっている
・リハビリを進めたいが、痛みで動きが制限されている
このような場合に、装具が治療を進める助けになることがあります。
消炎鎮痛薬・外用薬
痛みや炎症が強い時期は、消炎鎮痛薬や外用薬を使用して症状を抑えます。痛みが強い状態が続くと、歩行や運動が難しくなり、活動量が低下して筋力が落ちやすくなります。
そのため、薬で痛みを抑えながら「動ける状態」をつくり、運動療法や生活調整につなげていくことが基本的な考え方になります。薬は体質や持病によって選択が変わるため、医師の管理のもとで適切に調整します。
関節内注射(ヒアルロン酸など)
症状や進行度に応じて、関節内注射(ヒアルロン酸など)が検討されることがあります。関節内の環境を整え、動きを滑らかにすることで、痛みの軽減を目指します。
注射は「注射だけで治す」ものではなく、痛みが和らぐことで運動療法が進めやすくなり、生活動作を維持しやすくなる点が重要です。保存療法の一部として位置づけられます。
外科的治療(手術)
保存療法を継続しても痛みが強く日常生活が大きく制限される場合や、変形が高度で歩行や生活動作の維持が難しい場合には、外科的治療が選択肢になります。手術は最終手段というイメージが強いかもしれませんが、状態によっては「生活を立て直すための治療」として検討されます。
高月整形外科病院の整形外科では、画像所見だけでなく、年齢・活動量・仕事や家庭で必要な動作なども含めて総合的に判断します。
骨切り術(アライメント矯正)
膝のO脚などで荷重の偏りが強い場合、骨の角度を調整して荷重バランスを整える骨切り術が検討されます。関節にかかる力の方向を改善し、痛みの軽減や機能改善を目指します。
骨切り術が検討される背景
・荷重の偏りが症状の中心になっている
・比較的活動量があり、関節をできるだけ温存したい
・保存療法だけでは生活動作が維持しづらい
このような状況で、適応が検討されます。
人工関節置換術
変形が高度で軟骨の摩耗が進み、痛みや可動域制限が強く、日常生活に大きな支障が出ている場合には、人工関節置換術が選択肢になります。歩行や生活動作の改善を目的として行われ、痛みの改善が期待されます。
人工関節置換術が検討される背景
・痛みが強く、外出や家事が困難になっている
・夜間痛などで生活リズムにも影響が出ている
・保存療法での改善が難しく、生活の制限が大きい
このような場合に、治療の選択肢として整理されます。

ひっかかり(ロッキング)と不安定感の正体
膝を動かしたときに「急に伸びなくなる」「何かが挟まった感じがする」といったひっかかり感(ロッキング)や、「膝が抜けそう」「踏ん張れない」といった不安定感は、関節の内部や支える構造にトラブルが起きているサインです。単なる疲れや加齢変化と自己判断されがちですが、背景に半月板損傷や靱帯損傷などが隠れていることもあります。
高月整形外科病院(八王子)の整形外科では、症状の出方やきっかけ、日常生活への影響を確認し、必要に応じてX線やMRIなどの検査を行いながら原因を評価します。
ひっかかり感(ロッキング)の原因とメカニズム
主な原因
・半月板損傷
・関節内遊離体(軟骨や骨のかけら)
・重度の軟骨損傷
メカニズム
膝関節の中には、衝撃を吸収する役割を持つ半月板があります。この半月板が断裂すると、その断片が関節の隙間に入り込み、物理的に動きをブロックすることがあります。これがいわゆるロッキングです。
「急に膝が伸びない」「途中で止まる」「動かすとカクッとする」といった症状が典型的です。
また、軟骨や骨の小さなかけらが関節内に存在する関節内遊離体の場合も、特定の角度で引っかかりが起こります。重度の軟骨損傷でも関節面が不整となり、滑らかな動きが妨げられることがあります。
ロッキングが繰り返されると、関節内で炎症が起こり、腫れや痛みが強くなることもあります。そのため、症状が持続する場合には詳しい評価が必要です。
不安定感の原因とメカニズム
主な原因
・前十字靱帯損傷
・側副靱帯損傷
・筋力低下(大腿四頭筋・臀筋)
メカニズム
関節の安定性は、靱帯による「受動的安定性」と、筋肉による「動的安定性」の両方で保たれています。
前十字靱帯や側副靱帯が損傷すると、関節を物理的に支える力が低下し、「ぐらつく」「抜けそうになる」といった不安定感が生じます。
さらに、痛みや活動量低下が続くと、膝を支える大腿四頭筋や骨盤周囲の臀筋が弱くなり、動的安定性も低下します。この状態では、階段や方向転換などの動作で不安定感が強まりやすくなります。
靱帯の損傷と筋力低下が重なることで、不安定感はより顕著になります。
一般的な治療
症状の程度や原因に応じて、段階的に治療を行います。高月整形外科病院の整形外科では、まず保存療法を基本とし、必要に応じて外科的治療を検討します。
保存療法
・安静と炎症コントロール:腫れや痛みが強い時期は無理をせず、炎症を抑えることを優先します。
・リハビリテーション:可動域の回復と、大腿四頭筋や臀筋の筋力強化を行い、関節の安定性を高めます。
・装具療法:不安定感が強い場合は膝装具を用いて、関節のぐらつきを抑えます。
外科的治療
保存療法を行ってもロッキングが持続する場合や、靱帯損傷により日常生活やスポーツ復帰が難しい場合には、
・関節鏡視下手術(半月板の処置など)
・靱帯再建術
が検討されることがあります。
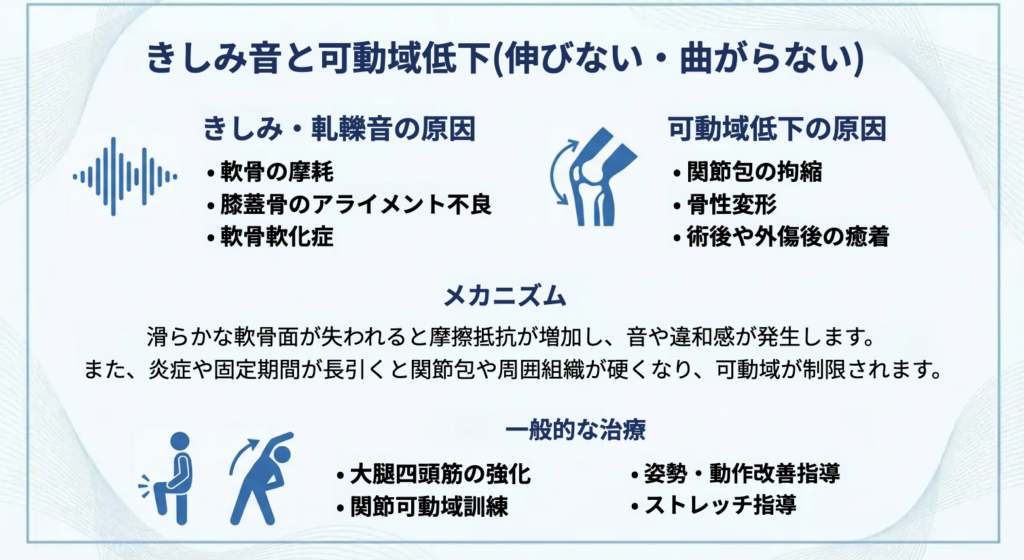
きしみ音(軋轢音)と可動域低下(伸びない・曲がらない)の正体
「膝を曲げ伸ばしするとギシギシ・ゴリゴリ音がする」「しゃがみにくい」「最後まで膝が伸びない」「正座ができない」などのきしみ音(軋轢音)や可動域低下は、関節の中で起きている摩擦の増加や、周囲組織の硬さが関係していることがあります。音だけで重症とは限りませんが、痛みや腫れ、引っかかり、動きの制限を伴う場合は、軟骨や関節周囲の状態を評価する必要があります。
高月整形外科病院の整形外科では、症状の出方(いつから・どの動作で・どの程度)と日常生活への影響を確認し、必要に応じてX線やMRIなどの検査も組み合わせて原因を整理します。
・「音がするだけで痛くない」
・「音に加えて痛みがあり、動きが悪い」
・「動かすたびに違和感が強く、生活に支障がある」
このように状態によって対応が変わるため、自己判断ではなく、原因を分けて考えることが大切です。
きしみ・軋轢音(ギシギシ、ゴリゴリ)の原因とメカニズム
主な原因
・軟骨の摩耗
・膝蓋骨(膝のお皿)のアライメント不良
・軟骨軟化症
メカニズム
関節は本来、表面を覆う関節軟骨が滑らかに動くことで、摩擦の少ないスムーズな運動が可能になります。しかし、加齢や負担の蓄積で軟骨の摩耗が進むと、表面が不整になり、関節内での摩擦抵抗が増加します。その結果、曲げ伸ばしの際に音や引っかかるような違和感として感じられることがあります。
また、膝蓋骨の動く軌道が乱れるアライメント不良があると、膝を曲げ伸ばしするたびに特定部位へ圧が集中し、摩擦が増えやすくなります。これに関連して、膝蓋骨周囲の軟骨が弱くなる軟骨軟化症では、階段の上り下りや立ち上がりなどで、音や違和感が目立つことがあります。
・音があっても「痛みがほとんどない」場合は、経過観察や運動療法中心となることもあります
・音に加えて痛みや腫れがある場合は、炎症や軟骨障害が進んでいる可能性があります
このため、「音の有無」だけでなく「痛みとのセット」で状態を評価します。
可動域低下(伸びない/曲がらない)の原因とメカニズム
主な原因
・関節包の拘縮(関節を包む組織が硬くなる)
・骨性変形(骨棘などの構造的変化)
・術後や外傷後の癒着(固定期間が長い場合など)
メカニズム
可動域が低下する背景には、「関節そのものが硬くなる」ケースと、「構造的に動きが邪魔される」ケースがあります。
炎症が長引いたり、痛みのために動かさない期間が続いたりすると、関節を包む関節包や周囲の軟部組織が硬くなり、いわゆる拘縮が起こります。これにより、膝が最後まで伸びない、深く曲がらない、といった制限が出やすくなります。
一方、変形性関節症などで骨棘が形成されると、物理的に関節の動きが妨げられ、可動域が制限されることがあります。
また、術後や外傷後に固定期間が長かった場合は、関節周囲に癒着が起こり、動かしづらさが残ることがあります。
・「伸びない」場合は歩行や立位のバランスに影響し、疲れやすさが増えることがあります
・「曲がらない」場合は正座やしゃがみ込み、階段動作がつらくなります
このように可動域低下は生活動作と直結するため、早めの評価とケアが重要です。
一般的な治療(音・違和感と可動域の改善を同時に考える)
高月整形外科病院の整形外科では、原因に応じて「摩擦を増やしている要素」と「硬さを作っている要素」を分けて考え、治療を組み立てます。基本は保存療法で、動作と筋機能の改善を重視します。
運動療法・リハビリテーション
・大腿四頭筋の強化:膝の安定性を高め、膝蓋骨の動きも整えやすくします
・関節可動域訓練:伸びない・曲がらないを改善し、日常動作を楽にすることを目指します
姿勢・動作改善、ストレッチ指導
・姿勢・動作改善指導:立ち上がり、階段、歩行などで膝にかかる負担を減らします
・ストレッチ指導:太もも前後や股関節周囲の柔軟性を整え、拘縮の悪化を防ぎます
音や違和感は、筋力や動作が整うことで軽くなるケースもあります。一方で、痛みが強い、腫れが続く、可動域制限が急に進んだなどの場合は、追加検査を含めて原因を再評価することが重要です。

筋萎縮と歩容異常(びっこ)の連鎖
「最近、脚が細くなってきた気がする」「痛い方をかばって歩いていたら、歩き方が変になった」「びっこをひくようになって腰までつらい」など、慢性的な関節の痛みや動きづらさが続くと、筋萎縮と歩容異常(跛行)がセットで進んでしまうことがあります。
この2つは別々の問題ではなく、実際には“連鎖”して悪循環を作りやすいのが特徴です。
高月整形外科病院の整形外科では、関節そのものの評価だけでなく、筋力や歩き方、生活動作での負担も含めて総合的に確認し、症状の背景にある悪循環を断ち切ることを重視します。
・痛みがある → 使わない → 筋萎縮が進む
・筋力が落ちる → 関節が不安定になる → 痛みが増える
・痛みをかばう → 歩容異常(びっこ)が定着する
・歩容異常が続く → 腰や反対側の関節にも負担が広がる
このように、放置すると「膝だけの問題」ではなくなっていくケースも少なくありません。
筋萎縮の原因とメカニズム
主な原因
・痛みによる使用回避
・活動量低下
・神経障害
メカニズム
痛みがあると、人は無意識にその関節を使わないようにします。これを「廃用」と呼びます。廃用が続くと筋肉は刺激を受ける機会が減り、筋肉のタンパク分解が進むことで、筋力と筋量が低下していきます。
特に膝では、関節を支える中心となる大腿四頭筋が落ちやすく、筋力が低下すると、立ち上がりや階段動作がさらに不安定になります。すると「痛いから使わない」がさらに強まり、筋萎縮が加速する悪循環に入りやすくなります。
また、腰や神経のトラブルなどで神経支配が弱まっている場合も、筋肉が細くなったり力が入りにくくなったりすることがあります。単純な廃用だけでは説明できない場合は、神経学的な評価も必要です。
歩容異常(跛行)の原因とメカニズム
主な原因
・痛み回避歩行
・脚長差
・可動域制限
メカニズム
歩行中に痛みがあると、痛い側に体重を乗せる時間を短くしようとします。その結果、
・体幹を痛い側へ傾ける
・歩幅を変える
・痛い側の膝を伸ばしきらない
といった歩き方が自然に出てきます。これが跛行(びっこ)の正体です。
また、関節の変形や可動域制限がある場合は、痛みが強くなくても歩行バランスが崩れることがあります。さらに、左右の脚の長さに差がある場合(骨盤の傾きや股関節の拘縮を含む)も、跛行が起こりやすくなります。
跛行が続くと、関節への負担が偏るだけでなく、体の使い方そのものが変わってしまいます。結果として、腰や反対側の膝、股関節に負担がかかり、二次的な痛みが出ることもあります。
治療アプローチ(悪循環を断ち切ることが重要)
高月整形外科病院の整形外科では、筋萎縮や跛行が出ている場合、痛みの治療だけでなく「筋力」と「歩行」を同時に立て直すことが重要と考えています。痛みだけを抑えても、筋力や歩き方が戻らなければ、症状が再燃しやすいためです。
筋萎縮への対応
・段階的筋力トレーニング:痛みの程度に合わせて、無理のない負荷から筋力を回復させます
・電気刺激療法:筋力低下が強い場合などに、筋肉への刺激を補助する目的で検討されます
歩容異常(跛行)への対応
・歩行指導:体重のかけ方、歩幅、姿勢を整え、偏った負担を減らします
・装具調整:必要に応じて装具や足底板を使用し、荷重バランスを補正します
筋力と歩行が整ってくると、関節への負担が減り、結果として痛みが軽くなるケースも少なくありません。逆に、筋力低下と跛行を放置すると、関節の変形や慢性障害が進みやすくなるため、早期に取り組むことが大切です。

疲れやすさと「長距離が歩けない」原因
「少し歩いただけで脚が重くなる」「途中で休みたくなる」「以前は平気だった距離がつらい」などの疲れやすさや長距離が歩けない症状は、年齢や体力の問題だけでなく、関節の変形や慢性的な動きの問題が背景にあることがあります。
特に、膝のO脚などで荷重バランスが崩れている場合や、痛みをかばう歩き方が定着している場合は、歩行が“非効率”になり、少しの距離でも疲労が溜まりやすくなります。
高月整形外科病院の整形外科では、単に「どれくらい歩けるか」だけではなく、歩き方(歩容)、筋力、関節の配列(アライメント)、痛みの有無や炎症の状態まで含めて評価し、原因に合わせた対策を組み立てます。
主な原因
疲れやすさ・長距離歩行困難の背景には、複数の要因が重なっていることが多いです。
主な原因
・アライメント不良(例:O脚など)
・筋力低下(特に下肢・体幹)
・慢性炎症(関節の刺激が続いている状態)
メカニズム(なぜ疲れやすくなるのか)
荷重バランスの崩れが「負担の集中」を生む
膝のO脚などでアライメントが崩れると、体重がかかる位置が偏り、特定部位に負担が集中します。負担が集中するほど痛みや違和感が出やすくなり、さらに「かばう歩き方」が強くなっていきます。
歩行が非効率になり、エネルギー消費が増える
痛みを避けるために歩幅が小さくなったり、体幹が傾いたり、膝を伸ばしきれないまま歩いたりすると、歩行が効率的にできなくなります。その結果、本来よりも筋肉を余計に使う状態となり、エネルギー消費が増加します。
つまり、「同じ距離を歩いていても疲れ方が大きい」という状態が起こります。
筋力低下が「持久力低下」を招く
慢性的な痛みがあると活動量が落ち、筋力低下が進みやすくなります。筋肉が支えられないと関節が不安定になり、歩行中に余分な力が入りやすくなります。これが疲労の蓄積につながり、「長距離が歩けない」状態を強めます。
一般的な治療(疲れにくい体の使い方へ整える)
高月整形外科病院の整形外科では、疲れやすさを「体力の問題」と決めつけず、原因を整理したうえで、保存療法を軸に対策を組み立てます。
体重管理
・膝など荷重関節では、体重の増減が負担に直結します
・無理のない範囲での体重管理は、関節保護の基本になります
持久力トレーニング
・痛みを悪化させない範囲で、段階的に「歩ける距離」を伸ばします
・いきなり長距離ではなく、短時間・低負荷の積み重ねで持久力を整えます
保存療法の継続
・症状に応じて、運動療法、装具、薬、注射などを組み合わせます
・歩き方や姿勢が崩れている場合は、動作改善と併せて進めることが重要です

高月整形外科病院における評価と診断のポイント
関節の変形や慢性的な機能障害による「動きの問題」は、痛みだけでなく、可動域低下、筋力低下(筋萎縮)、歩容異常(びっこ)、疲れやすさなどが複合的に絡み合って進行していくことがあります。
そのため、「どこが痛いか」だけを見て判断するのではなく、症状の経過や生活への影響、関節の状態を総合的に評価することが重要です。
高月整形外科病院の整形外科では、慢性的な動きの問題を抱える方に対し、以下のポイントを重視して診察・評価を行います。
診察で重視する5つのポイント
発症時期(急性か慢性か)
・いつ頃から症状が出たのか
・急に悪化したのか、徐々に進んできたのか
発症の仕方によって、疑われる原因が大きく変わります。例えば、急に症状が出た場合は外傷や損傷の可能性、ゆっくり進む場合は変形性関節症などの変性疾患が背景にあることがあります。
日常生活への影響(階段、立ち上がりなど)
・階段の上り下りがつらい
・椅子から立ち上がりにくい
・長距離が歩けない
慢性症状では、日常生活の中で「どの動作が一番困っているか」を把握することが非常に重要です。症状の強さは、痛みの程度だけでなく、生活動作の支障として現れることが多いためです。
変形の進行度と左右差
・O脚が進んでいるか
・左右で変形や痛みの出方が違うか
関節の変形は左右差が出ることが多く、歩行バランスの乱れにも直結します。進行度と左右差を評価することで、負担の偏りや、今後のリスクを整理しやすくなります。
可動域角度と疼痛の関係
・膝が伸びきらない・曲がらない
・どの角度で痛みが出るか
可動域制限がある場合は、関節包の拘縮なのか、骨棘などの構造的要因なのかを見極める必要があります。また、痛みが出る角度や動作を把握することで、リハビリや生活指導の方向性が明確になります。
画像検査の必要性(X線、MRI)
・骨の変形や関節裂隙の評価(X線)
・半月板、靱帯、軟骨、炎症の評価(MRI)
慢性症状では、触診や動きの評価だけでは原因を絞りきれないことがあります。症状や所見に応じて画像検査を行うことで、構造的な問題を客観的に確認し、治療方針を立てやすくなります。
慢性の動きの問題は「構造」と「筋機能」が影響し合います
慢性的な動きの問題は、軟骨の摩耗や骨棘(骨のふちの出っ張り)などの構造的な変化と、痛みによる使用回避や活動量低下による筋力低下が影響し合いながら進行していくことがあります。
そのため、痛みを抑えるだけでなく、筋力や歩行、動作のクセまで含めて状態を評価し、悪循環を断ち切ることが重要です。
また、慢性症状は早い段階で状態を把握し、適切な保存療法(運動療法・装具・薬・注射など)を開始することで、進行を遅らせられる可能性があります。
「年齢のせい」と我慢している間に、筋力低下や歩行バランスの乱れが進むと、回復に時間がかかることもあります。

早期相談が機能改善への第一歩
関節の変形や慢性的な動きの問題は、「年齢だから仕方ない」と我慢しているうちに、少しずつ変形の進行や機能低下が進むことがあります。痛みを避ける生活が続くと、活動量が落ちて筋力低下(筋萎縮)や歩行バランスの乱れが起こり、結果として回復に時間がかかるケースも少なくありません。
一方で、早い段階で原因を整理し、適切な治療とリハビリテーションを開始することで、痛みの軽減や動作の改善が期待できることもあります。まずは「今の状態を把握する」ことが、機能改善への第一歩になります。
当院の特徴(高月整形外科病院の診療体制)
高月整形外科病院の整形外科では、症状の背景を丁寧に評価し、生活の困りごとに直結する改善を目指して治療方針を検討します。
原因を正確に評価
・症状が出た時期(急性か慢性か)
・どんな動作で困るか(階段、立ち上がり、長距離歩行など)
・変形の進行度や左右差、可動域と痛みの関係
・必要に応じたX線・MRIなどの画像検査
このような情報をもとに、痛みの原因が「関節内の構造」なのか、「筋力や動作の問題」なのかを整理し、適切な治療につなげます。
保存療法から手術療法まで対応
・運動療法(リハビリテーション)
・装具(膝装具、足底板など)
・薬・注射などの疼痛コントロール
・必要に応じた外科的治療の検討
症状の段階に合わせて、現実的な選択肢を整理しながら進めます。
状態に応じた治療方針
・「痛みを抑えて歩ける距離を伸ばしたい」
・「階段や立ち上がりを楽にしたい」
・「仕事や生活を維持したい」
目標は方によって異なります。症状だけでなく生活背景も踏まえ、無理のない治療計画を立てていきます。
八王子でお悩みの方へ(ご相談のすすめ)
八王子で、関節の変形や慢性的な動きの問題にお悩みの方は、高月整形外科病院までご相談ください。症状を放置すると、変形や機能低下が進行することがありますが、適切な診断とリハビリテーションにより、痛みの軽減や動作改善が期待できます。
「まだ我慢できるから」と先延ばしにせず、気になる段階で状態を確認することが、将来の動きやすさを守ることにつながります。